NHRI Communications

出版資訊
世界衛生組織歐洲辦公室出版「年長者之緩和醫療」報告
WHO Regional Office for Europe publishes Palliative care for older people: better practices
 全世界人口正在快速老化,且受嚴重慢性疾病的影響直至生命末期的人愈來愈多。世界衛生組織歐洲辦公室於日前出版「年長者之緩和醫療(Palliative care for older people: better practices)」報告,藉著緩和醫療的案例分析,提供更佳的緩和醫療服務;此報告的內容亦有助於政策制定與決策者、企劃者及跨領域之專業人員於規劃緩和醫療時,得以提供年長者更適當且更有效的服務以及更優質的生活。
全世界人口正在快速老化,且受嚴重慢性疾病的影響直至生命末期的人愈來愈多。世界衛生組織歐洲辦公室於日前出版「年長者之緩和醫療(Palliative care for older people: better practices)」報告,藉著緩和醫療的案例分析,提供更佳的緩和醫療服務;此報告的內容亦有助於政策制定與決策者、企劃者及跨領域之專業人員於規劃緩和醫療時,得以提供年長者更適當且更有效的服務以及更優質的生活。緩和醫療是一項重要的公共衛生議題,伴隨著醫學進步、公共衛生情況改善、治療性藥物與輔助醫療設備相繼發明,平均餘命延長,世界各地老年人口也持續地增加,然而年長者複雜的需求卻常被忽略或不重視。緩和醫療的重點是改善臨終者之症狀,並在家人與朋友的照護與支持下,有尊嚴地且生活有品質地走完人生旅程;然而,此主題雖然與每個人都有關,卻往往被忽視。以往,緩和醫療主要是提供癌末患者之安寧照護,現在則必須更廣泛地提供全面的健康照護服務。
何謂緩和醫療?
WHO對緩和醫療的定義為:「對一位用當今科技已無法治癒的末期病患及其家屬,提供整體性的照顧,藉著解除疼痛及其他不適之症狀,並統合心理、社會、靈性之照顧,來提昇病人及家屬的生活品質。」緩和醫療的原則為:
- 肯定生命的價值,並視死亡為正常的過程。
- 不加速死亡亦不延後死亡。
- 透過團體照護的方式,瞭解並滿足患者與家屬的需求,包括喪慟諮詢輔導。
人口老化且年齡超過70歲、80歲甚至90歲的人口也急速增加,然而卻鮮少有政策考量到年長者於人生最後階段的特殊需求;可以發現,特別是在邁向生命終點的幾年裡,年長者患病的模式也在改變,愈來愈多的年長者走完人生旅程是因衰老疾病,例如心血管疾病、慢性阻塞性肺疾病、糖尿病、癌症及老年癡呆症等。年長者不僅常常同時罹患這類疾病,也經常面對多樣的健康與失能問題,例如疼痛、厭食、情緒低落、心智混亂、便秘、失眠等,以及如廁處理的問題。為能滿足年長者複雜的健康需求,緩和醫療服務亟待發展;這些服務不僅提供予癌症患者,更重要的是提供這些服務的基準應是「需求」而非診斷或預後。
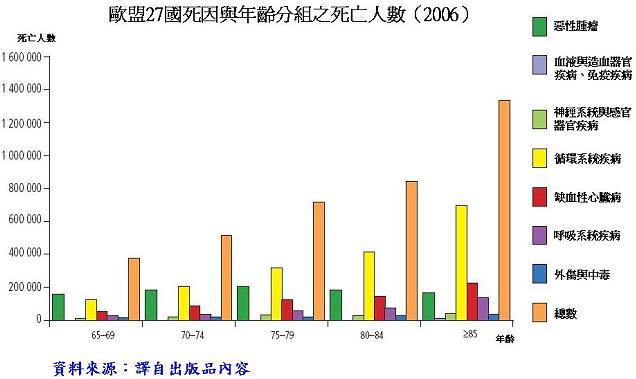
何以提供老年人更佳的緩和醫療為迫切的公共衛生優先議題?
人口老化
WHO歐洲地區的資料顯示,65歲以上的人口持續穩定地增加中,2009年歐盟國家65歲以上的人口為歐盟國家總人口的15%,這個比例預估到了2050年會增加至25%,而西班牙與義大利的比例可能達1/3;增幅最大的是85歲以上的人口。可以發現在高所得國家,年長者的失能情況有減少的趨勢,值得注意的是,年長者人口數量的增加意味著愈來愈多的年長者將有可能面對冷漠或不佳的照護等風險、需要協助的機率增加,以及多種疾病和失能;這些調查結果皆顯示年長者對緩和醫療的需求愈來愈高。
疾病模式的改變
緩和醫療以往服務的對象為協助癌症患者,然而85歲以上的年長者更多是因心血管疾病而非癌症死亡,未來為符合年長者的需求,必須改善並擴大緩和醫療的服務對象,不限於癌症患者,而應包括因疾病而需臨終照護者。根據我國學者的研究,台灣每年65歲以上死亡的年長者,有約3/4死於非癌症的慢性疾病。
年長者複雜的需求
年長者於生命末期時經常會併發多種衰老疾病(老年癡呆症、骨質疏鬆症和關節炎),而且往往會持續一段時間;例如85歲以上的年長者患有老年癡呆症約有1/4,在罹患此疾病的任何時間,他們皆需要緩和醫療,而非只於生命末期提供所需醫療服務;對於非惡性的疾病患者,更難判定真正的病危狀態,因此,緩和醫療必須考慮慢性疾病的處理。在歐盟,已建議緩和醫療為老年醫學培訓課程之一,包括上述老年醫學必須習得的技能,以及年長者護理的技巧。
共同合作與協調的重要性
年長者對於健康方面的需要很廣泛,往往需要結合許多部門共同合作,包括緩和醫療、一般醫療、社會照護與年長者照護的專業人員;在過去,緩和醫療與年長者照護較易被忽略,現在需要加強這方面的服務與其他照護專業間的連結。包括幾個重要的面向:
- 緩和醫療與一般醫療培訓的醫師需瞭解影響年長者健康的因素及所引發之相關症狀,許多現象是無法自教科書習得的,包括末期疾病、尿失禁、跌倒等。
- 因健康情形會影響年長者對於疼痛的表達,因此需要更瞭解因年齡改變而需提供不同的疼痛處理與用藥,例如嗎啡的藥物動力學,以及相關併發症等。
- 由衛生專業人員發現健康問題而提供全方位的治療,也許不是很妥善的方式,因為可能會降低人們的生活品質,而不單只是影響患者。
- 緩和醫療的專業醫師需要更嫻熟長期照護相關知能,例如與年長者在護理中心生活與死亡相關的管理與臨床的議題。
- 在社區裡提供健康照護專業人員的培訓,達到「在地老化」,使年長者在選擇出院居家照護時,能於自己熟悉的家中獲得自我照護的能力。
- 結合緩和醫療的專業人員與年長者照護的專業人員共同合作的模式,包括提供專業人員緩和醫療與老年疾病的培訓。
歐洲緩和醫療協會(European Association for Palliative Care, EAPC)已組成任務小組,致力於為年長者提供更佳的緩和醫療措施以及緩和醫療專業人員;歐盟老年醫學會於2007年成立「老年緩和醫療事務小組」,也是結合老年醫學與緩和醫學的實例,此小組的主要目標乃是建立以醫師為主之歐洲網絡,改善年長者之緩和醫療。
WHO衛生體系的方法
衛生體系有三個目標:改善健康狀況(包括健康水準與健康分布)、改善財務的公平性(財務保護與公平地分配)、以及改善對非醫療預期的回應,包括尊重民眾(病人的尊嚴、保密性、自主性和溝通)與客戶導向(及時關注、基本設施、社會支持和選擇),緩和醫療所關心的是個人及家屬在心理方面的照護、尊嚴、生活品質等。因此,衛生體系規劃緩和醫療時,必須注意的議題包括:
- 將緩和醫療納入現有衛生體系時,衛生管理部門面對挑戰應如何回應以及需要做什麼以符合法律的要求。
- 如何透過衛生體系的補助款使緩和醫療及衛生與社會服務更有效地合作。
- 緩和醫療的人力資源問題,包括教育課程、在職訓練、專業培訓等。
- 對組織的預期效應與提供的服務。
為了能讓年長者獲得更佳的持續的緩和醫療,建議各國於規劃緩和醫療照護時,皆能考慮整合所提供的案例,以下列出幾項考慮的要素:
- 服務或介入措施必須符合國家的人口、經濟、社會、文化和政治因素,同時考慮到該國的衛生保健體系。
- 考量其他的服務和需求時,應參考這些實例。
- 應該注意必要的基礎設施是否備齊,以確保服務模式可以轉移至其他的國家。
- 衛生體系應納入這些實例,以提供每位需要的人適當的、無障礙的、高品質的、可接受的、具文化敏感度、連貫的、一致的且公平的服務。
此報告全文可參考世界衛生組織歐洲辦公室出版品網頁。
參考資料:
- 安寧緩和醫療條例。
- 羅玉岱,緩和醫療應是老年學重要的領域之一,台灣老年醫學論壇,2010年12月。
- 許煌汶、張俊郎、林姿妙、沈雪娥,雲林地區基層醫師的安寧緩和療護觀點,生死學研究,2006年7月。
- 許正園、辛幸珍,非癌疾病的安寧療護:談COPD末期照護倫理,台灣醫學,2011年。
- 陳晶瑩、陳慶餘,周全性老年照護,醫療品質雜誌,2007年9月。
- 許若嵐,老年緩和醫療,慈濟醫學,2006年。
《文:編輯中心陳筱蕾編譯;圖:出版品封面》