NHRI Communications

研究發展
台灣克雷白氏肺炎菌的pks毒性基因簇盛行率及特性
NHRI researchers investigate pks genotoxin gene cluster-positive clinical Klebsiella pneumoniae isolates in Taiwan
 克雷白氏肺炎菌(Klebsiella pneumoniae,簡稱KP)是人類常見的腸道菌,但也能伺機造成肺炎、傷口感染、尿道感染及肝膿瘍等疾病。KP感染引起的疾病有地理上的差異;以KP肝膿瘍(Klebsiella liver abscess,簡稱KLA)為例,是一種嚴重的侵入性感染。KLA在亞洲較為普遍,特別是台灣地區,而在其他地區則較少見。過去亦有研究報導,KP疾病流行病學的差異以及每個地區KP常見類型的毒力潛力差異,與宿主的種族背景或遺傳背景有關。
克雷白氏肺炎菌(Klebsiella pneumoniae,簡稱KP)是人類常見的腸道菌,但也能伺機造成肺炎、傷口感染、尿道感染及肝膿瘍等疾病。KP感染引起的疾病有地理上的差異;以KP肝膿瘍(Klebsiella liver abscess,簡稱KLA)為例,是一種嚴重的侵入性感染。KLA在亞洲較為普遍,特別是台灣地區,而在其他地區則較少見。過去亦有研究報導,KP疾病流行病學的差異以及每個地區KP常見類型的毒力潛力差異,與宿主的種族背景或遺傳背景有關。通常,KP具有黏液狀的莢膜,根據莢膜可將菌株分成79種不同的K型,其中K1高毒力菌株與KLA具有高度相關性,K2次之。這兩型也是台灣最常見的高毒性K型。相比之下,K1和K2型的KP菌在世界其他地區仍然比較少見。其他一些血清型,包括K5、K20、K54和K57,也與KLA侵襲性疾病有關,且這些毒性血清型(K1、K2、K5、K20、K54和K57)在社區肺炎個案也常見。而過去的研究也發現,KP的高毒力跟rmpA(負責超黏性的基因)、iutC(負責鐵捕獲因子aerobactin產生的基因)和ybtA(負責鐵捕獲因子yersiniabactin產生的基因)有關。
Colibactin(大腸桿菌基因毒素)是一種雜合肽—聚酮化合物的基因毒素,它首先在一株大腸桿菌(Escherichia coli)IHE303423中被鑑定出來。隨後的研究顯示,colibactin可以誘導淋巴細胞中的雙鏈DNA斷裂,導致細胞週期停滯和細胞死亡。負責colibactin合成的基因是pks基因簇,根據歐洲的一項研究指出,大腸桿菌中有34%的菌株可檢測到pks基因簇,但KP臨床分離菌只有3.5%的菌株檢驗出pks基因簇。然而,在不同來源的KP菌及不同血清型的KP菌中,pks基因簇的盛行率的資料仍有限。
最近,來自台灣的KP菌株1084的定序資料顯示,有與大腸桿菌IHE3034相同的pks基因簇基因序列,本院分子與基因醫學研究所陳盈璁合聘助研究員與中山醫學大學附設醫院之合作亦證實這些基因也能賦予KP菌相同的基因毒性。此研究並提出KP臨床分離株中,有25.6%帶有pks基因簇,顯著高於近期歐洲調查中發現的3.5%。這項研究調查的菌株是來自一家醫院於2002年分離出來的;為了進一步瞭解目前的全國趨勢,本院感染症與疫苗研究所楊采菱研究員與陳盈璁合聘助研究員合作,調查多中心國家監測計畫中KP臨床分離菌株的pks基因簇盛行率,並調查攜帶pks基因簇的微生物與分子相關因素。此研究使用「台灣微生物抗藥性監測計畫(Taiwan Surveillance of Antimicrobial Resistance,簡稱TSAR)」2012年的KP臨床分離菌;TSAR菌株來自位於北、中、南、東的27家醫院及不同檢體,此計畫調查了各100株來自血液、尿液、呼吸道及其他各種檢體的菌,從400株中檢測到67株(16.7%)帶有pks基因簇,顯著高於近期歐洲研究發現的3.5%。這些pks陽性菌與台灣盛行的K型相關,大多源自K1、K2、K20與K62等幾個特定的K型中;此外,幾乎所有的pks陽性菌(95.5%)皆同時帶有rmpA、iutC和ybtA 3個跟高毒性有關的基因,明顯高於pks陰性菌(13.2%)(p <0.001)。上述400株KP臨床株之pks基因簇相關的因子分析結果整理如下表。
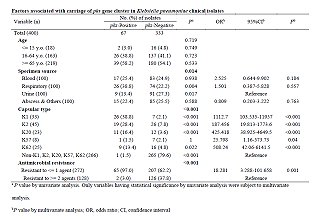
表:400株KP臨床株之pks基因簇相關的因子分析結果整理
(請點擊圖檔放大)
研究團隊亦發現,攜帶pks colibactin基因簇的KP菌株較不具抗藥性,可能的原因之一是這些分離株大多數屬於K1和K2莢膜型,因為過去其他學者的研究發現,從KLA病例中分離到的K1和K2莢膜型的分離株,通常對抗生素較不具抗藥性。然而,近幾年其他地區已經有檢測到具有廣效性乙內醯胺酶(ESBL)或KPC碳青黴烯酶的多重抗藥性且高毒力的KP分離株,若未來出現同時具有多重抗藥性與基因毒性的高毒力KP,將是令人擔憂的。因此,有必要持續監測具有基因毒素colibactin pks基因簇的多重抗藥性KP臨床分離株。
此研究調查了台灣國家監測計畫臨床肺炎克雷伯菌中pks的流行情況,並確定了與pks基因簇相關的微生物和分子因子;這些結果指出,民眾的體內菌群中pks菌的盛行率及這些菌跟不同的疾病的關聯之必要性(發表於YT Chen, et al., Scientific Reports, 2017;7:43120)。
《文/圖:分子與基因醫學研究所陳盈璁合聘助研究員、感染症與疫苗研究所楊采菱研究員》